青少年特发性脊柱侧弯常见问题解答
青少年特发性脊柱侧弯常见问题解答
Written By Doctor Bobby NG
什么是脊柱侧弯?
脊柱侧弯是脊柱扭曲的一种形式。脊柱侧弯一词来自古希腊语“弯曲”一词。医学术语脊柱侧弯用于描述侧向弯曲,尽管畸形通常是脊柱在三个维度上的扭曲。术语“驼背”是指脊柱向前弯曲,呈驼背状。是否有不同类型的脊柱侧弯?
是的。最常见的类型发生在青少年和老年,但是婴儿和幼儿可能发生不同的类型,并且在任何年龄段都可能发生其他类型。
以下是根据年龄列出的最常见的类型:婴儿和幼儿: 先天性脊柱侧弯–孩子出生时脊柱异常,通常随著孩子的成长,脊柱侧弯会加重。
- 儿童和青少年: 青少年和青少年特发性脊柱侧凸–意味著“脊柱侧凸发生在原因不明的儿童和青少年中”。这是年轻人中最常见的病因,也是这些青少年特发性脊柱侧凸常见问题的主题。
- 神经肌肉:一种影响肌肉力量的疾病,因此它们无法支撑脊柱,例如肌肉营养不良。
- 综合征性脊柱侧弯:与特定疾病相关的脊柱侧弯,例如神经纤维瘤病和kabuki 症候群。
年轻人:坐骨神经性脊柱侧弯–椎间盘打滑会引起疼痛和相关的脊柱扭曲。
老年人:退行性脊柱侧凸–由于磨损和骨质疏松,椎间盘(有时甚至是骨骼)塌陷,脊柱扭曲。有关此病的详情可参阅脊柱侧凸常见问题解答文章。任何年纪都可能发生:
- 受到感染;
- 肿瘤;
- 长短脚;
- 其他原因.
如何诊断脊柱侧弯?
最初,只需看一下脊椎是否笔直即可。
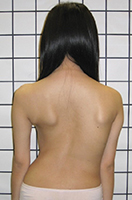
通常,脊椎几乎是笔直的,当我们向后看一个人时,我们可以看到它。正常人的躯干(或躯干)对称且肩膀水平。如果出现脊柱侧弯,则背部会弯曲。如果曲线很小,则变形可能是轻微而微妙的,无法察觉,尤其是在穿衣服时。 当曲线适中时,一侧的肋骨可能会有些突出,在胸部区域被称为肋骨隆起,在下背部区域被称为腰部隆起。如果弯曲严重,将出现明显的变形。
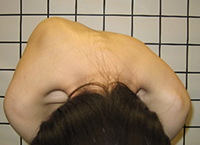
如果患者向前弯曲,则肋骨或腰部驼峰通常会更明显,这可以使用弯度计(类似于水平仪的装置)进行测量。X射线将演示该问题。它应该是整个脊柱的特殊X射线,并与患者站立一起拍摄。
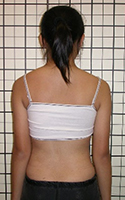
图1a 右胸脊柱侧弯的患者,病征包括右边肋骨隆起,肩膀不对称和侧倾的躯干导致左边的手臂与身体之 |
图1b 当患者向前弯曲时,可见因脊柱旋转畸形而导致右边肋骨明显隆起。 |
是否存在不同类型的青少年和青少年特发性脊柱侧弯?
脊柱侧弯可以影响从颈部一直到骨盆的整个脊柱。我们描述脊柱侧弯的方法之一是基于畸形的位置和方向。位置和方向有助于预测预后。
什么原因导致青少年和青少年特发性脊柱侧弯?
尽管进行了大量研究,但我们至今还不能完全确定。我们认为这是复杂的遗传条件。证据显示,尽管严重程度和曲线位置可能不同,但它会影响一致性超过90%的同卵双胞胎[1、2]。
有更多遗传学的相关资料可供参考吗?
全基因组关联分析(GWAS)已鑑定出许多连锁染色体(6p,6q,8q,9q,10q,16q,17p,18q,19p,Xq)对原发性脊柱侧弯具易感性[3]。也有不同基因与脊柱侧弯相关,例如LBX1AS1,BCL-2,PAX / EPHA4,ASAP1都会引致原发性脊柱侧弯 [4,5]。这种由基因导致脊柱侧弯的情况,是由于单核苷酸多态性(SNP)的基因突变而影响脊柱畸形发展。案例显示基因突变的个案多数会于家族中出现。
我的孩子有多大机会患上少年或青少年原发性脊柱侧弯?
我们在学校进行的筛查研究显示,约3%的青少年[6]受脊柱侧弯影响 。
在脊柱侧弯的患者中,约有10%的患者需要进行支架治疗,而1%的患者需要进行手术治疗。
脊柱侧弯主要影响女生。女生患上轻度脊柱侧弯的发病率是男生的三倍,而女生患上中度至重度脊柱侧弯的发病率大约是男生的八倍。
如何知道我的孩子是否患有脊柱侧弯?
特别在孩子穿上衣服的时候,轻度的脊柱侧弯难被察觉。但要是父母仔细观察孩子背部,仍有机发现异常,例如夏天孩子去游泳的时候。检查脊柱侧弯的最好方法是由专业医护人员进行客观评估或参加学校筛查计划(通常从10岁开始)。亚洲的青少年穿著较为保守,脊柱侧弯更难被察觉,所以学校筛查计划更能发挥作用。
学校进行的筛查是安全,简单,而且不会令人尴尬。叠纹图像系统(Moiré)会用以观察孩学童的背部并检测其不对称性,或许会同时使用脊柱侧弯斜度计量度孩子向前弯腰时的躯干斜度。除非检测结果为阳性,否则普通的筛查不建议进行X光检查。
如何量度脊柱侧弯?
当脊柱侧弯变得明显,进行目检时也会相对容易检测。最客观的评估方法是针对整个脊柱进行X光检查。
医护人员会描述脊柱侧弯的方向、位置,脊椎弯曲的顶端及侧弯的角度(又称为「Cobb角」)。例如,常见的位置是从T5到T11的右胸侧弯,侧弯顶端位于T8,9,侧弯角度为25度。
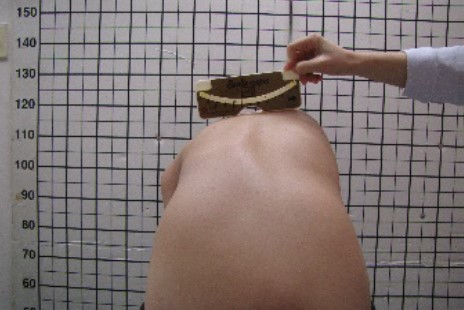
原发性和其他「结构性」脊柱侧弯的特征是受影响的脊柱将向偏斜方向后扭转,称为「椎体旋转」。这旋转会导致肋骨明显突出,称为「肋骨隆起 (rib hump)」。肋骨隆起与脊柱侧弯的严重程度相约,而脊柱侧弯斜度计会用于量度躯干的旋转角度(ATR)。
图2 用脊柱侧弯斜度计量度躯干的旋转角度 |
何时开始要重视脊柱侧弯?
当发育中患者的侧弯角度超过20度时,脊柱侧弯开始变得严重。因为随著孩子身体发育,脊柱侧弯可能一并恶化。研究显示,在骨骼未成熟的儿童身上,当侧弯的角度大于20度,儿童脊柱侧弯恶化率为68%,而骨骼成熟的儿童的患病风险仅为22%。 [7]
如何评估身体成长潜力,从而推断脊柱侧弯的恶化的可能性?
普遍而言,年龄、骨骼成熟度(视乎X光的检测结果)、成长速度及女孩子的第一次经期都是各种评估方法。
透过X光检测手部和腕部的生长板成熟度,从而推断骨骼年龄是一种可靠的方法;因为发育中的孩子身体变化急速,透过传统方法描述身体变化相对复杂,并需要使用参考图。近年,我们以拇指的生长为主导简化评估的方法[8]。
骨龄成熟指数(又称「Risser’s sign」)通过观察骨盆的成熟度来评估患者骨骼成熟度。骨盆通常可以在检查脊柱侧弯的X光片中可见[9]。骨骼的发育过程(软骨骨化)遵循既定的顺序,所以透过骨盆便可以估计患者的骨骼成熟度及余下的成长潜力。骨龄成熟度分为五个等级,由 I(未成熟)到 V(骨骼完全成熟)。
脊柱侧弯是严重的疾病吗?
轻度脊柱侧弯对患者没有太大影响,患者甚至可能不知道自己患有脊柱侧弯。
中度脊柱侧弯可能属轻微的外观问题,而患者通常不会感到痛楚。
但严重的脊柱侧弯却会引起外观和功能性的问题。
长期研究显示,严重脊柱侧弯(Cobb角大于90度)会引起心肺疾病而导致患者过早死亡[10]。 历史研究显示持续恶化的中度(40-70度Cobb角)至严重(Cobb角大于70度)脊柱侧弯会增加40-80岁患者的死亡率。对于早期患上脊柱侧弯的患者影响更明显[11]。
什么时候需要进行脊柱侧弯的治疗?
脊柱侧弯的治疗取决于脊柱侧弯的角度,患者的年龄及骨龄成熟度。
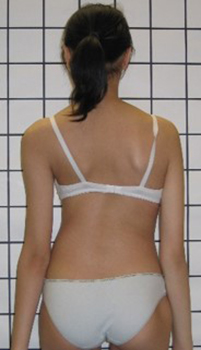
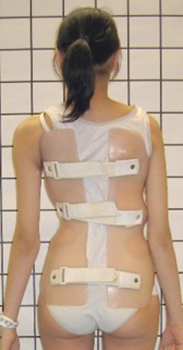
对于生长潜力较小的患者,如果侧弯角度超过25度,建议使用支架治疗。患者需要每天佩戴支架23个小时,直至骨骼发育成熟为止(约16岁)。
此后,脊柱侧弯恶化的风险取决于脊柱的侧弯角度。角度大于50度的脊柱侧弯有机会于骨骼发展成熟后持续恶化,而侧弯角度较小的患者通常不会出现这种情况。
对于脊柱侧弯超过50度的个案,建议患者进行手术治疗去停止继续恶化。
图3a和3b 进行支架治疗的脊柱侧弯女患者。 |
有哪些不同的手术治疗方案?
目前针对脊柱侧弯手术治疗包括脊柱融合术,透过拉直脊柱,并将骨骼融合,去矫正病人的侧弯亦会令病人身高增长。
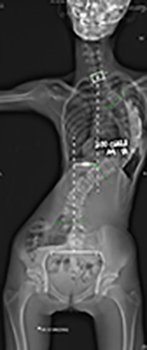
而采用的手术技术取决于患者的脊柱侧弯类型。最常见的类型是胸椎侧弯,通常通过后路(从身体后方)进行手术。目前的手术技术需要于每个椎骨中放置多根椎弓根螺丝以达到最佳的矫正效果。使用定位导航技术可提高手术的所需时间和准确度。
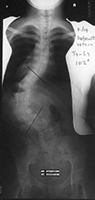
图4a和b X光片显示透过使用椎弓根螺丝和杆进行后路脊柱融合术的胸椎侧弯患者。透过电脑导航技术,螺丝被准确地放入脊柱中。 |
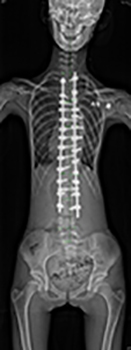
脊柱融合也可以通过前路脊柱融合术完成。这手术主要用于脊柱中部或下部,称为「胸腰椎侧弯」或「腰椎侧弯」。前路脊柱融合术在矫正脊柱的三维畸型,通常可以完成高度的矫正。
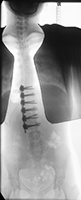
图5a,b,c和d 使用椎弓根螺丝和双杆系统 (dual rod system) 矫正腰椎侧弯的前路脊柱融合术。 |
手术治疗有哪些并发症?
原发性脊柱侧弯手术非常安全,出现严重并发症的总风险约为2%。在脊柱侧弯研究学会(Scoliosis Research Society)对其成员进行的调查显示,手术后出现神经损伤的风险为0.75%[12]。
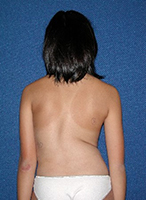
脊柱侧弯的治疗效果如何?
手术治疗的成效已被全面地评估。一项研究显示,接受手术或支架治疗的患者的生活质素与大众相同[13]。而进行手术或支架治疗后,患者的肺功能提升可维持长达25年 [14]。
我们最近针对正进行支架治疗及后路脊柱融合手术的76名患者进行调查,受访者表示生活质量极佳 [15]。
参考文献:
- Inoue, M., et al., Idiopathic scoliosis in twins studied by DNA fingerprinting: the incidence and type of scoliosis. J Bone Joint Surg Br, 1998. 80(2): p. 212-7.
- Weiss, H.R., Idiopathic scoliosis: how much of a genetic disorder? Report of five pairs of monozygotic twins. Dev Neurorehabil, 2007. 10(1): p. 67-73.
- Wise, C.A., et al., Understanding genetic factors in idiopathic scoliosis, a complex disease of childhood. Curr Genomics, 2008. 9(1): p. 51-9.
- Takahashi, Y., et al., A genome-wide association study identifies common variants near LBX1 associated with adolescent idiopathic scoliosis. Nat Genet, 2011. 43(12): p. 1237-40.
- Zhu, Z., et al., Genome-wide association study identifies new susceptibility loci for adolescent idiopathic scoliosis in Chinese girls. Nat Commun, 2015. 6: p. 8355.
- Luk, K.D., et al., Clinical effectiveness of school screening for adolescent idiopathic scoliosis: a large population-based retrospective cohort study. Spine (Phila Pa 1976), 2010. 35(17): p. 1607-14.
- Lonstein, J.E. and J.M. Carlson, The prediction of curve progression in untreated idiopathic scoliosis during growth. J Bone Joint Surg Am, 1984. 66(7): p. 1061-71.
- Hung, A.L., et al., Validation Study of the Thumb Ossification Composite Index (TOCI) in Idiopathic Scoliosis: A Stage-to-Stage Correlation with Classic Tanner-Whitehouse and Sanders Simplified Skeletal Maturity Systems. J Bone Joint Surg Am, 2018. 100(13): p. 88.
- Risser, J.C., The Iliac apophysis; an invaluable sign in the management of scoliosis. Clin Orthop, 1958. 11: p. 111-9.
- Nilsonne, U. and K.D. Lundgren, Long-term prognosis in idiopathic scoliosis. Acta Orthop Scand, 1968. 39(4): p. 456-65.
- Pehrsson, K., et al., Long-term follow-up of patients with untreated scoliosis. A study of mortality, causes of death, and symptoms. Spine (Phila Pa 1976), 1992. 17(9): p. 1091-6.
- MacEwen, G.D., W.P. Bunnell, and K. Sriram, Acute neurological complications in the treatment of scoliosis. A report of the Scoliosis Research Society. J Bone Joint Surg Am, 1975. 57(3): p. 404-8.
- Danielsson, A.J., et al., Health-related quality of life in patients with adolescent idiopathic scoliosis: a matched follow-up at least 20 years after treatment with brace or surgery. Eur Spine J, 2001. 10(4): p. 278-88.
- Pehrsson, K., A. Danielsson, and A. Nachemson, Pulmonary function in adolescent idiopathic scoliosis: a 25 year follow up after surgery or start of brace treatment. Thorax, 2001. 56(5): p. 388-93.
- Chau, W.W., et al., HEALTH-RELATED QUALITY OF LIFE (HRQOL) OF ADOLESCENT IDIOPATHIC SCOLIOSIS (AIS) PATIENTS SINCE BRACING TO 30 YEARS AFTER SURGERY USING SRS-22 QUESTIONNAIRE ONLINE, in Hong Kong Orthopaedic Association Annual Meeting. 2018: Hong Kong.
- Ng, B.K.W., et al., Evaluation of Patient Outcome After 3D Corrective Scoliosis Surgery Using Scoliosis Research Society-22, in 12th Combined meeting of Asia Pacific Spine Society and Asia Pacific Paediatric Orthopaedic Society. 2019: Songdo Convensia, Incheon, Korea.